Questo articolo mi è stato proposto dal grande Amico Prof. Mario Micozzi, su richiesta di un attento

Lettore della sua Rivista Gente e Piazza, il Sig. G. di Torricella Peligna (Ch).
Il quesito:
Egregio Dott. Graziani, per favore mi spieghi perché oggi più di ieri, le persone colpite da ictus sono in maggior parte donne e cosa è possibile fare per prevenirlo?
Gentile Lettore, Le rispondo subito e volentieri.
Il termine ictus è latino, e significa colpo, come il corrispettivo inglese stroke.
In italiano si traduce con colpo apoplettico, termine un po’ obsoleto, da apopléxia, di origine greca dal significato di stordimento, fenomeno che si manifesta con la perdita delle funzioni cerebrali, della coscienza e della motilità, ma non dell’attività respiratoria, come uno stato di coma da classificare e con caduta a terra.
L’ictus è riferito al solo “organo cervello”, peculiare, quindi il termine ictus cerebrale è ridondante; esso ha il significato di infarto, cioè morte o necrosi di tessuto cerebrale.
Per gli altri organi, con il termine infarto, ci vuole una specificazione, un aggettivo qualificativo, tipo: del miocardio, della milza, intestinale ecc.
Nella diagnostica per immagini, TAC o RNM, l’ictus si presenta in due forme:
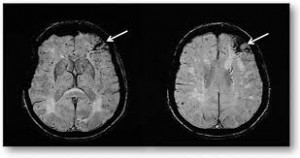
– forma ischemica (ictus ischemico o infarto cerebrale ischemico) da deficit di apporto di sangue arterioso, cioè ossigenato, per cause di occlusione vasale da trombo locale (su placca aterosclerotica ulcerata o anomalia vascolare congenita o acquisita) o embolo (trombo migrante) di provenienza dalle sezioni sin. del cuore, cioè atrio, valvola mitrale e ventricolo, oppure da sedi arteriose come l’aorta ascendente con il suo arco, l’arteria anonima (dx), l’a. carotide dx, ramo dell’anonima e la carotide sin. Raro il caso di ostruzione vascolare cerebrale completa in corso di aneurisma dissecante dell’arco aortico.
Questo tipo di ictus è il più rappresentato, con una frequenza variabile dal 75% all’85% dei casi.
Al riguardo sono state istituite le Stroke Units in alcuni selezionati Reparti di Neurologia, dove il Paziente precocemente (entro massimo le 4 ore dall’evento) può essere sottoposto a terapia trombolitica e poi anticoagulante nel tentativo di ripristinare la circolazione del sangue arterioso: é un ambiente di eccellenza per tecnologie adeguate e competenza del Personale Sanitario;
– forma emorragica; si ha nel restante 15% – 25% dei casi clinici, avviene per rottura, lacerazione di un
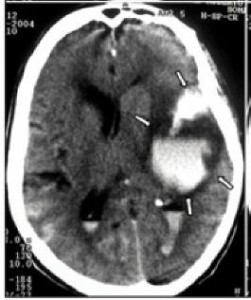
vaso arterioso cerebrale per patologia degenerativa aterosclerotica, per lo più in corso di ipertensione arteriosa, quindi interessa soggetti adulti o anziani, ovvero per rottura di un aneurisma (dilatazione patologica con assottigliamento della parete arteriosa che mal sopporta ipertensione arteriosa), con tutte le fasce di età interessate, anche le più giovani. La sede elettiva è di dipendenza della carotide interna in punti di biforcazione. In prima linea la laterale (o esterna) divisione dell’arteria silviana della capsula interna.
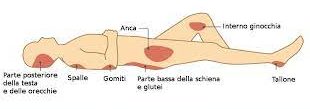
Si osserva pertanto un drammatico spandimento di sangue sotto alta pressione (misurabile con lo sfigmomanometro) nel tessuto cerebrale. Studio radiologico TAC in urgenza e poi due evenienze: osservazione clinica e terapia medica del caso, per lo più ipotensione farmacologica controllata, oppure intervento  neurochirurgico in urgenza o differito per cercare di fermare lo spandimento di sangue. Questa forma, più rara come detto prima, ha una mortalità a breve e medio termine più severa dell’ictus ischemico.
neurochirurgico in urgenza o differito per cercare di fermare lo spandimento di sangue. Questa forma, più rara come detto prima, ha una mortalità a breve e medio termine più severa dell’ictus ischemico.
Per completezza riferisco del quadro patologico definito TIA (Transient Ischemic Attack) che prevede un deficit funzionale neurologico che si risolve entro le 24 ore. L’origine di solito è embolica per trombo migrante spesso di sole piastrine (trombo bianco) proveniente dalle sezioni di sin. del cuore e frequentemente da placca aterosclerotica ulcerata carotidea, urgenza assoluta di chirurgia vascolare.
Merita un appropriato discorso il problema dell’ictus ischemico da causa embolica sopra accennato, cioè dell’embolia arteriosa cerebrale: dico arteriosa perchè l’embolia venosa cerebrale non esiste (!) per un ovvio problema anatomico. L’embolia venosa è solo polmonare ed epatica, e non ho conoscenza di tale problema nella circolazione portale microscopica presente nella midollare surrenale e nel sistema ipotalamo-ipofisario.
Il trombo responsabile del fenomeno è per lo più a sede dell’atrio sin. dilatato per patologia valvolare mitralica, talora con F.A., causa questa che già da sola può essere responsabile dell’evento tromboembolico; altri eventi favorevoli: sindrome da bassa gittata, soprattutto in corso di IMA, aneurisma cardiaco e dell’arco aortico, sue placche complicate, come quelle carotidee, protesi valvolare

mitralica ed aortica, endocardite batterica, miocardiopatia dilatativa con deficit di contrazione sistolica; fattori concomitanti negativi sono l’età avanzata, il fumo, le dislipidemie, il diabete, l’ipertensione arteriosa e le situazioni trombofile, tipo fumo + pillola estro-progestinica ed alterazioni congenite o acquisite della coagulazione nel senso di trombofilia.
Il trombo distaccato, lo abbiamo già visto, si definisce embolo ed attraverso i vasi carotidei e vertebrali, meno di frequente, raggiunge il cervello determinando un ictus ischemico, cioè da ipossia acuta per deficit di apporto di sangue arterioso. La turbolenza del sangue, non a flusso laminare quindi e l’aritmia, contrazione miocardica caotica, irregolare, favoriscono secondo la triade di Virchow, la trombosi o coagulazione patologica. Sintomatologia: TIA (deficit ischemico transitorio risolventesi convenzionalmente nelle 24 ore) o emiplegia (deficit acuto e severo di un emisoma) franca o morte istantanea; nei casi meno gravi si hanno cefalea, stato soporoso, turbe del parlare in associazione a deficit corporeo dx, vertigini, deficit acuto di un emisoma che se dx comporta spesso anche afasia (impossibilità ad esprimersi con le parole) e dislalia (difficoltà a parlare bene), lipotimia, coma e talora morte ritardata. Le espressioni cliniche dell’embolia sono funzione dell’entità dell’ischemia e della zona coinvolta, come vastità e sede. La diagnosi richiede l’applicazione della tecnologia moderna in urgenza: TAC o RMN cerebrale senza m.d.c., eventualmente da ripetere con contrasto ad un intervallo di tempo idoneo, perché talora le immagini non sono diagnostiche, ECG, eco-color-doppler carotideo e cardiaco per identificare la sede e quindi studio idoneo nel tentativo di individuare la natura dell’embolo.
Il problema clinico dell’embolia cerebrale è sovrapponibile a quello dell’ictus trombotico non embolico, per patologia per lo più arteriosclerotica di un vaso intracranico complicata da trombosi. Il fenomeno ischemico cerebrale, trombotico od embolico interessa l’85% dei casi, il restante 15% è di tipo emorragico, per rottura vasale, dove l’ipertensione arteriosa gioca un ruolo negativo fondamentale. Terapia: se il Paziente viene ricoverato prontamente, entro le 3 ore, meglio, ma anche fino a 4h1/2 dall’evento ischemico, non emorragico (!), si può praticare, come nell’IMA in condizioni favorevoli, una trombolisi con Urochinasi o r-tPA, acronimo di attivatore ricombinante, cioè sequenza di DNA artificiale geneticamente modificato, tessutale del plasminogeno, con manovre specifiche e delicate come da protocollo, eseguite dal Personale Sanitario delle “Stroke Units”, prima nominate, dedicate al ripristino funzionale non ovviamente della zona centrale necrotica, ma di quella circostante definita “penombra” ischemica. Riferisco che l’afflusso ematico cerebrale è di circa 800 cc/min. e che la soglia della tolleranza ischemica non supera i 5’ con un flusso ridotto al 18% circa, dopo di che, necrosi dei neuroni e che le turbe della coscienza si presentano con un flusso ridotto ad 1/3 (fonte). Altre volte è necessario un approccio chirurgico in urgenza o differito endovasale percutaneo o chirurgico “open” sulla carotide, sull’arco aortico, sul cuore o sulle sue valvole.
Vengo ora alla risposta al quesito del nostro Lettore.
La patologia ictale ha in realtà una lieve prevalenza nel sesso maschile (55.5%); solo nel gruppo degli ultra 85enni si osservano più femmine, ma la proiezione a lustri di questo dato tenderà ad assottigliarsi per il problema del tabagismo femminile in aumento e per la preponderante presenza della fibrillazione atriale.
Le donne sicuramente con la menopausa e l’associato calo degli ormoni estrogeni vaso-protettivi, vanno incontro ad un protratto periodo di vita a grande rischio vascolare, cardiaco ed ictale, soprattutto se presente la sindrome metabolica e stili di vita non salutari. Ma quest’ultimo discorso vale ovviamente anche per i maschi.
Con sindrome metabolica si intende l’associazione di 4 grandi nemici della salute: l’ipertensione arteriosa, l’obesità, il diabete mellito tipo 2, dell’adulto, ed un assetto lipidico ematico patologico, essenzialmente riguardante trigliceridi e colesterolo. I trigliceridi ricordo che accompagnano spessissimo la malattia diabetica, ed il loro aumento, pur essendo dei grassi, proviene soprattutto da un eccesso di zuccheri semplici e da alcol ingeriti, poiché l’insulina, ormone pancreatico ipoglicemizzante, non sopporta elevati cariche alimentari di questi nutrienti: glucosio ed etanolo vengono trasformati in acidi grassi che con il glicerolo producono trigliceridi (quasi sempre ipertrigliceridemici i diabetici) trasportandoli nel fegato (epatostetosi) e nelle cellule adipose (ingrassando ed > il peso corporeo).
Ritorniamo al discorso della prevenzione dell’ictus: questa riguarda pertanto la prevenzione di queste 4  patologie, alle quali si associa talora l’iperuricemia con il quadro clinico della gotta, richiedendo quanto più precocemente possibile un sano stile di vita che prevede astensione assoluta dal fumo, attività fisica programmata e costante, morigerazione nell’assunzione di alcolici (se possibile scegliere vino rosso buono in quantità giusta), vivere in un ambiente qualitativamente sano (welfare), evitare, quando possibile, situazioni di stress, incentivare frequentazioni in ambito associativo, nel volontariato, nel sano svago, un’alimentazione il più possibile sana e variata (la tavola può essere la sede di un suicidio cronico!), infine una diligente attinenza ai farmaci prescritti dal Medico di famiglia, ma sicuramente la fanno da padrone il buon senso e la buona volontà che non si comprano sicuramente in Farmacia!
patologie, alle quali si associa talora l’iperuricemia con il quadro clinico della gotta, richiedendo quanto più precocemente possibile un sano stile di vita che prevede astensione assoluta dal fumo, attività fisica programmata e costante, morigerazione nell’assunzione di alcolici (se possibile scegliere vino rosso buono in quantità giusta), vivere in un ambiente qualitativamente sano (welfare), evitare, quando possibile, situazioni di stress, incentivare frequentazioni in ambito associativo, nel volontariato, nel sano svago, un’alimentazione il più possibile sana e variata (la tavola può essere la sede di un suicidio cronico!), infine una diligente attinenza ai farmaci prescritti dal Medico di famiglia, ma sicuramente la fanno da padrone il buon senso e la buona volontà che non si comprano sicuramente in Farmacia!
Un saluto cordiale al Prof. Micozzi ed al Sig. G.


 daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue
daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue


29 commenti
Pingback: Collasso, in Medicina. – daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso O.S.S. DierreForm, Medicina: Patologie fisiche (lezioni 1-7, modulo 2) - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS Dierreform: Neurologia lezioni n. 35 e 36, modulo 14 - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS Dierreform: programma di Medicina, Dr. Stefano Graziani - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS Dierreform. Lezioni n. 38. Modulo n. 16 - daddydoctorgym.com
Pingback: Scienze infermieristiche e Corso OSS DierreForm. Lezione n. 41, modulo n. 18 - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS DierreForm, Medicina: Patologie fisiche (lezioni n. 14 -> 18, modulo 4) - daddydoctorgym.com
Pingback: OSS. Nuovo Corso 2020. Argomenti di Medicina. Modulo n. 1/nc - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS. Modulo n. 24, lezione n. 48 - daddydoctorgym.com