 ANESTESIA SUBARACNOIDEA (0 SPINALE)
ANESTESIA SUBARACNOIDEA (0 SPINALE)
L’ anestesia spinale (A.S.), insieme a quella peridurale, fa parte dei blocchi centro-neurassiali che inducono un blocco simpatico, sensitivo e motorio la cui intensità dipende dalla dose, dalla concentrazione e/o dal volume dell’anestetico locale.
Essa necessita di un piccolo volume di anestetico, virtualmente privo di effetti farmacologici sistemici, per produrre un’analgesia profonda e reversibile.
Il primo ad introdurre della cocaina, unico anestetico locale allora disponibile, tra i processi spinosi fu James Leonard Corning (1855-1923), neurologo americano, nel 1895, ma resta il dubbio se ciò abbia prodotto una reale anestesia spinale. Invece August Bier (1861-1949), chirurgo tedesco, nel 1898 eseguì la prima A.S. e parlò quindi di uno dei suoi effetti collaterali, la cefalea post—spinale, e ciò fino al 1904, anno in cui venne sintetizzata la procaina.
All’inizio la spinale ebbe il sopravvento sulla peridurale sia perché il punto terminale del blocco era ben definito dal reflusso del liquido
cefalo-rachidiano, il liquor, sia perché non richiedeva le sofisticate siringhe in vetro né gli aghi da peridurale, inoltre poiché i miorilassanti non erano ancora stati introdotti, essa induceva un importante rilasciamento muscolare che favoriva l’esposizione chirurgica. Inoltre all’inizio, sfruttando il suo effetto veno-dilatatorio, fu utilizzata addirittura per curare l’edema polmonare.
 In genere l’A.S. é indicata quando l’intervento chirurgico può essere eseguito con un livello di anestesia che non produce danni al Paziente.
In genere l’A.S. é indicata quando l’intervento chirurgico può essere eseguito con un livello di anestesia che non produce danni al Paziente.
Controindicazioni vere sono: il rifiuto del Paziente, la sua incapacità a restare immobile durante l’esecuzione della spinale, il rialzo della pressione intracranica che teoricamente può predisporre ad erniazione cerebrale.
Controindicazioni relative sono le coagulopatie (es. da somministrazione di cumarolici od eparina), l’infezione cutanea 0 dei tessuti molli nel sito di inserimento dell’ago, una grave ipovolemia, una carenza di esperienza da parte dell’Anestesista ed ancora una neuropatia periferica dell’arto inferiore.
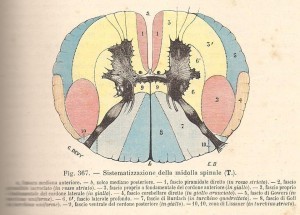
Anatomia : gli anestetici locali sub-aracnoidei agiscono a livello del midollo spinale che cranialmente é in continuità con il tronco cerebrale tramite il foramen magnum, mentre distalmente finisce con il cono midollare. Attorno al midollo, nello spazio vertebrale osseo, vi sono tre membrane che dall’intemo all’esterno sono: la pia madre, l’aracnoide e la dura madre. Tra l’aracnoide e la dura madre é racchiuso lo spazio che interessa l’anestesia spinale e cioé lo spazio sub-aracnoideo dove troviamo il liquor, i nervi spinali, una rete trabecolare tesa tra le due membrane, i vasi sanguigni che nutrono il midollo spinale ed i legamenti dentati che sostengono lateralmente il midollo.
Effetti cardio-vascoiari dell’A.S.: sono simili all’uso endovenoso combinato di alfa-1 e beta-bloccanti adrenergici, si ha pertanto una
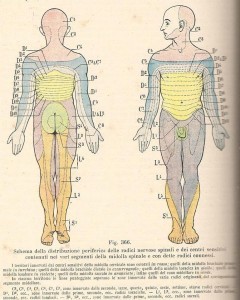
diminuzione della frequenza cardiaca e della pressione arteriosa.
La simpaticolisi che accompagna la tecnica dipende dall’altezza del blocco: di norma essa si ha dai 2 ai 6 dermatomeri al di sopra del livelio analgesico raggiunto nell’anestesia. Questo causa una dilatazione sia venosa che arteriosa ma, data la notevole quantità di sangue presente nel sistema venoso (circa il 75% del volume totale del sangue), prevale l’effetto veno-dilatatorio. Tuttavia, se si mantiene normale la gittata cardiaca, le resistenze periferiche totali dovrebbero diminuire solo del 15% circa. Per tale motivo la < della P.A. in seguito ad A. S. viene contenuta somministrando prima delle soluzioni cristalloidi e.v. tipo “plasma expanders”.
Effetti respiratori: di norma, in pazienti sani, essi sono di scarsa rilevanza clinica. Si può
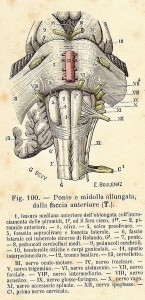
avere una lieve diminuzione della capacità vitale in conseguenza della < della riserva espiratoria dovuta alla paralisi dei muscoli addominali necessari per l’espirazione forzata. Il raro arresto respiratorio è dovuto ad ipoperfusione dei centri respiratori del tronco cerebrale.
Effetti gastro-intestinali: nel 20% circa delle esperienze possono aversi nausea e vomito per l’iperperistalsi dovuta alla prevalente attività parasimpatica (vagale) che però aiuta il chirurgo in quanto essa contrae l’intestino.
Tecnica: quando si inserisce I’ag0 per eseguire una spinale occorre tenere ben presente l’anatomia e procedere secondo le 3 “P”:
preparazione: gli aghi da spinale rientrano in 2 categorie, quelli che tagliano la dura madre (Quincke) e quelli che spostano le fibre della dura (a punta di matita); piu è piccolo il calibro dell’ago minore sarà l’incidenza di cefalea post-spinale, che aumentata anche per punture multiple (tentativi);
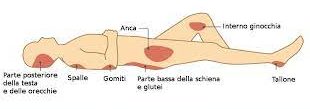
posizione: quella in decubito laterale permette l’esecuzione di una preventiva sedazione profonda (e dipende meno dall’abilità dell’infermiere), la schiena deve essere parallela al bordo del tavolo operatorio, il più vicino possibile all’anestesista, con le cosce flesse sull’addome ed il collo flesso in modo che la fronte sia massimamente proiettata verso le ginocchia. Ia posizione seduta è molto utile quando sono richiesti livelli di anestesia bassi, come per interventi urologici o sul perineo: il Paziente deve stare seduto per 5 minuti ed in caso di obesità poggia i piedi su uno sgabello; l’infermiere flette il collo mentre le braccia del Paz. abbracciano un cuscino posto sulle sue cosce: ciò permette di aprire gli spazi lombari;
proiezione e puntura: la puntura si può eseguire sia sulla linea mediana, approccio più comune, paramediana:
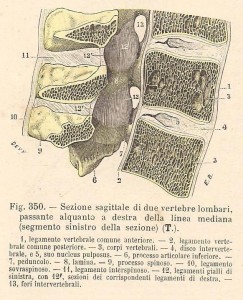
l’ago va inserito tra i processi spinosi, palpati dalle dita dell’anestesista, dopo aver fatto un ponfo cutaneo di anestesia locale (Xylocaina); l’ago dovrà entrare con il bisello parallelo alle fibre longitudinali della dura, lo si farà procedere lentamente, sia per apprezzare la consistenza dei piani tissutali, sia per evitare di trapassare una radice nervosa, fino a quando non si ha diminuzione di resistenza per passaggio attraverso il legamento giallo e la dura. Una volta entrati nel canale midollare si avrà fuoriuscita di liquido cefalo-rachidiano che é limpido come “acqua di roccia”. A questo punto si può iniettare l’anestetico, di norma in forma iperbarica, più “pesante” del liquor, e quindi non risale; a questo punto sia il Paz. che il tavolo operatorio vengono posizionati in modo adeguato in rapporto al tipo di intervento programmato.
Farmaci usati: si possono impiegare diversi anestetici locali (ad es. la lidocaina che dà anestesia veloce ma di breve durata) ma il più usato é la bupivacaina nella sua forma isobarica o nella più utile forma iperbarica.
Complicanze: la più comune è la cefalea post-operatoria, più comune nel giovane, nella donna soprattutto se gravida, se si usano aghi di grosso calibro, se l’ag0 taglia trasversalmente le fibre durali, se le punture sono multiple; sembra invece che la deambulazione precoce non aumenti la sua incidenza; la terapia definitiva della cafalea post-operatoria, qualora essa non passi dopo l’uso dei normali analgesici ed eventualmente di cortisonici, è il cosiddetto “bl0od patch” che consiste nell’iniezione nello spazio epidurale leggermente più in basso rispetto alla puntura spinale, di circa 15 ml di sangue del Paz. stesso; altra complicanza anche se rara, è la lombalgia.
Perle cliniche: spesso le “picc0le cose” necessarie per eseguire un’A.S. non vengono trattate perché sembrano meno importanti, spesso però esse condizionano il successo 0d il fallimento della spinale stessa: un’adeguata sedazione dell’operando, la programmazione e la collaborazione di personale valido, competente. Se durante una spinale alta il Paz. si lamenta per una dispnea, è da ricordare che essa non é dovuta a riduzione imponente della capacità inspiratoria ma ad una perdita di sensibilità della parete toracica che non consente ai pazienti stessi di giovarsi di una consapevole e profonda inspirazione. Se si osservano complicanze neurologiche va fatta precocemente una consulenza specialistica per stabilire se il nuovo segno neurologico fosse preesistente 0 meno: infatti la latenza di alterazioni elettromiografiche associate a denervazione da danno neurologico, necessita di tempo per manifestarsi a livello delle estremità inferiori.

Ancora grazie, Alberto, ma non pensare di esserti liberato subito di me. Ti pongo queste 9 domande, chiedendo perdono per la mia “tufillanza” (petulanza, scocciatura od altro di improprio…):
1) l’A.S. cosa implica per la motilità degli arti inferiori?
R.: blocco motorio per 3 – 4 ore. Ed allora rispondo anche alla domanda n° 4. Seguendo il Paziente e valutandone la forza, l’equilibrio, la P.A. e la motilità, si riprende la sicurezza.
2) quando controlli il Paz. in Reparto, cosa noti e consigli?
R.: una volta in Reparto al Paziente, oltre ad una buona idratazione per fleboclisi, verrà controllata spesso la pressione arteriosa (può aversi leggera ipotensione) e lo si inviterà a muovere poco la testa per prevenire la cefalea, che non è un’emicrania, ben inteso,: qualora essa insorga, si aumenterà l’idratazione e si somministreranno i comuni analgesici ed eventualmente dei cortisonici con associata protezione gastrica (inibitori della pompa protonica).
3) necessità di catetere vescicale?
R.: problema da condividere con il chirurgo; non necessariamente si posiziona il catetere vescicale. In Ostetricia, ad esempio, l’A.S. la impieghiamo nel 99% dei casi ed il catetere vescicale va posizionato. In Urologia si fa la spinale negli interventi endoscopici per patologia tumorale della vescica (TUR-B) e nella patologia prostatica benigna endoscopica (TUR-P); anche in questi casi il C.V. viene posizionato; in Ortopedia questa anestesia si esegue in quasi tutti gli interventi sugli arti inferiori (fratture o protesica) con posizionamento di C.V.; in Chirurgia Generale di solito la spinale si esegue nelle ernie inguinali bilaterali, nella patologia proctologica e nelle safenectomie bilaterali ed in questi casi non si posiziona il CV.
4) quando ci si può alzare e camminare? E questo perchè, almeno in Chirurgia, un buon controllo del dolore, autonomia e ferita in ordine sono il preludio per un’eventuale dimissione.
R.: vedi la risposta al punto 1).
5) quando bere e mangiare?
R.: per quanto riguarda la ripresa dell’alimentazione, essa sarà graduale e prudente e come al solito condivisa con il chirurgo, nell’ambito comunque di 5 – 10 ore;
6) quando togliere il cerotto dell’agopuntura? Un po’ di sangue è normale?
R.: il cerotto si toglie dopo 24 ore, ed un po’ di sangue è la norma.
Caro Stefano, in ricordo delle tante sedute operatorie vissute insieme, con stima e affetto e ringraziandoti a nome di tutti i lettori del tuo blog, ti ho scritto qualcosa riguardo all’Anestesia Spinale. Ti sono grato per aver pensato a me. Se ritieni che la mia relazione sia troppo lunga e/o troppo tecnica modificala pure. A presto, Alberto.
Alberto caro, grazie dei bei sentimenti che hai verso di me e sicuramente della “storia della chirurgia condivisa” in tanti anni.
Come valido ed efficiente responsabile della Sala Operatoria, insieme a tutta la tua splendida e generosa équipe medico-infermieristica, tecnica ed ausiliaria, ho chiesto la tua collaborazione di esperienza e cultura: hai risposto in modo celere e tecnico, chiaro ed esaustivo.
Grazie di cuore e buon lavoro, con gratitudine, stefano-daddy.
Un abbraccio a te ed ai tuoi lettori, Alberto.
 daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue
daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue


Dottore salve. Ho 55 anni non ho mai sofferto di pressione alta a 160 e non ho nessuno in famiglia che ne soffre. Durante una spinale per un intervento urologico durato un 30 minuti si è alzata a 160 ,oggi dopo tre giorni si sta notevolmente abbassata. Mi devo preoccupare o è normale. La ringrazio. Adele
L’anestesia spinale tende in realtà un po’ ad abbassare la pressione arteriosa. Data l’età, controllerei bene la P.A. facendomi consigliare dal MMG. Auguri!